本文来自微信公众号“中信建投非银金融研究”,作者:赵然,王欣 。
摘要
世界主要医疗保险模式
(1)美国:以商业保险为主的混合型医疗保险制度,具有混合兼容性、分散性、市场性以及收费高的特点。(2)日本:实施强制性的公共医疗保险制度,实现“全民皆保”,具有强制性、模式化、公共服务性以及公平性的特点。(3)德国:以法定保险为主体,私人保险为辅助的多元化保险体系,具有普遍性、公平性的特点。(4)英国:实行全民福利型医疗体制模式,具有覆盖面广,满足多层次需求且成本低的特点。
中国医疗保险制度概况
中国实行社会医疗保险模式,以社会基本医疗保险为基础,构建三项基本医疗保险制度,并在此基础上强制补充医疗保险和大病医疗保险作为补充;筹资模式以雇主和雇员共同缴纳的社保基金为主,以政府补贴为辅;但目前医疗资源供给与需求之间存在较大缺口,仍然面临着以下问题:(1)医疗卫生条件落后、资金支出不足;(2)医保覆盖度高,但保障力度不足;(3)医保制度不公平,城乡地区差异大;(4)医保资金制度缺陷,收支不平衡问题显现。
中国商业健康险的发展分析
随着我国城镇化、人口老龄化的加速,人民对医疗保险的刚性需求日益凸显,健康险作为基本医保的重要补充在全民医保体系中发挥越来越重要的角色;但与发达国家相比,我国的保险深度、保险密度相对落后,健康险在扩张期间仍有非常大的发展空间;加之国家战略性支持商业健康险发展,以及互联网技术为保险产品的科技赋能,使健康险的高速发展具有强大动力。根据测算未来15-20年期间,健康险能够以13-18%的复合增速增长。
主要险企健康险业务分析
美国健康业务经过长时间发展已经形成一个完善的体系,其健康业务除了包含健康险业务之外,也包含了与健康相关的诸如卫生保健等其他业务,健康业务规模巨大、范围较广、相对成熟。国内目前已经有7家专业的健康险公司,其中平安初具“保险+医疗健康”服务体系,新华保险在健康险产品设计上有突出表现。但国内医保体系与美国截然不同,保险公司暂时无法起到市场主导作用,更多的是辅助角色,当前市场健康险渗透率仅为9%。在产品供给上以重疾为主,品种较为单一,客户结构上以个人客户为主,在健康管理服务方面表现不足,客户体验不充分。未来商业健康险的发展还需要政策的支持,例如促成保险业与税务、社保、卫生、民政各相关体系联动,加大税收优惠力度、推动发展一系列政策险种,从供给侧与需求侧两个方向同时发力,助推商业健康险蓬勃发展。


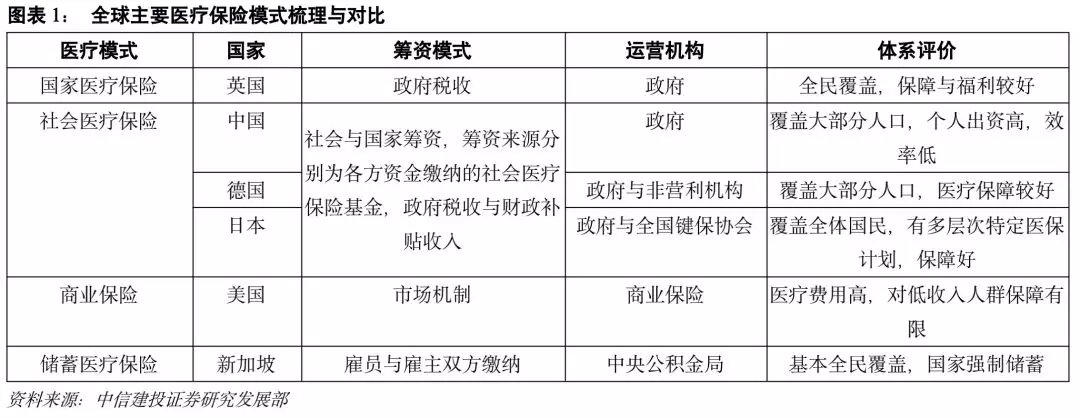
1.世界主要国家医疗保险模式
国家医疗保险模式、社会医疗保险模式、储蓄医疗保险模式和商业健康保险模式是目前全球比较典型的4种医疗保险模式。国家医疗保险筹资模式以国家税收为主,运用风险分摊法来保障医疗体系运行,具有高福利、覆盖全面等特征;社会医疗保险模式的筹资来源以社会保费为主,政府税收津贴为辅,运用风险分摊法,以全体国民共同分担的形式化解社会少数成员随机产生的疾病风险,具备强制缴费、广覆盖、保障较为基础等特征;储蓄式医疗保险模式的筹资仅来源于雇主与雇员双方缴纳,补偿与待遇具有显著的针对性与层次性,缴费差异化、待遇差异化是其明显特征;而在以商业医疗保险为主导的美国,筹资主要来源于私人缴纳的保费,是在一定缴费群体内实现的风险分摊,其医疗支出相对较高,但同时需求满足能力也远远高于其余几种医疗保险模式。实施国家医疗保险体系的主要是英国,中德日是实行社会医疗保险制度的代表国家,储蓄式保险目前仅有新加坡实行,而美国较为特殊,实施的是以市场竞争主导的商业健康险模式。
1.1美国的医疗保险制度
1.1.1以商业保险为主的混合型医疗保险制度
制度构成及覆盖范围。20世纪20年代,美国的医疗保险体系已开始形成和发展,从医疗保险模式上看,美国已经形成了一个以商业健康保险为主、以社会医疗保险为辅的混合型医疗保险系统,这一系统主要包括政府团体开办的社会医疗保险和私营医疗保险。
由联邦政府、州政府以及地方政府共同举办的社会医疗保险,是旨在帮助弱势人群(老人、低收入人群等)的强制性医疗保险计划,主要依托医疗照顾(Medicare)和医疗补助(Medicaid)两大社会医疗保险计划,加上“儿童保健”计划以及为退伍军人提供的军人医保,美国形成了一个基本的医保安全网,但覆盖人群比例仅为25%在美国的医疗保险体系中不占主要地位,仍然有15%左右的无保险者,成为整个医疗上的公平性问题。医疗照顾分为医院保险和补充医疗保险两部分,医院保险的资金来源于社会保障工资税,补充医疗保险的资金来源于申请人的投保金和政府资金,各占25%和75%;联邦医疗补助的管理是两级供款模式,联邦政府和州政府各支付55%和45%,低收入居民的部分免费医疗由此受到资助。军人及其家属和少数民族享受免费医疗,费用全部由联邦政府支付。
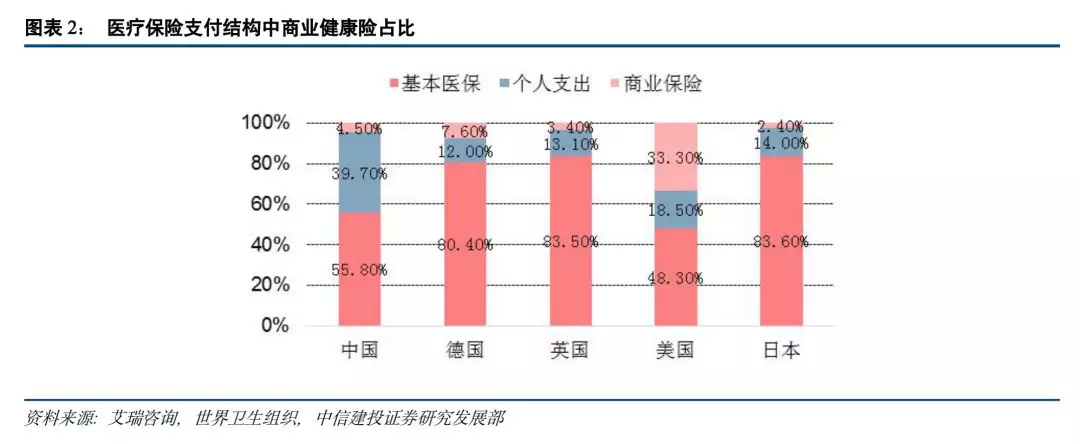
私营商业医疗保险主要为有正常工作和中等收入的中产阶级提供服务,在美国医疗保险体系中占主导地位。目前,在3.5亿美国人中,有2.31亿美国人购买了商业医疗保险,占美国总人口的66%,并且政府医疗保险计划中的一些工作也是由私营医疗保险公司配合执行的。私营医疗保险包括营利性医疗保险和非营利性医疗保险,营利性医疗保险是以营利为目的为个人和团体提供服务的商业医疗保险;非营利性保险主要由民间组织和医生发起,以维持保险机构内部正常运营为目的,其最主要的代表是蓝十字和蓝盾计划(Blue Cross and Blue Shield Plans),双蓝计划在美国覆盖人数广,约占美国人口的1/3,近一亿人。根据2015年数据,美国医疗保险支付结构中,商业保险占比达到33.3%,远高于其他国家商业保险覆盖程度。美国的商业健康保险产品种类丰富、保障全面,已成为金融保险体系、社会保障体系和医药健康产业的重要组成部分,在保障民众健康、推进医学科技进步、促进医药健康产业发展等方面起到重要作用。
由于美国医疗保险市场化程度高,“第三方付费”导致医疗保险费用快速上涨,为控制医疗费用、保证医疗服务质量,美国商业健康险已经由传统的后付制理赔模式转变为“管理式医疗”模式,使得保险公司直接参与医疗服务体系的管理,将医疗服务的提供与所需资金相结合,从而将保险人与医疗服务提供者的利益捆绑,在节省医疗费用和提高医疗质量方面的成效显著,成为美国医疗体系中重要的一环。其直接覆盖人群的规模虽然不大,但其他的政府保险计划、私营保险计划都大量采用管理式医疗的管理方式。最具代表性的管理式医疗组织主要包括健康维持组织(简称HMO),优先服务提供者组织(简称PPO)和点服务计划(简称POS)。HMO的保费相对便宜,参保人自付比例也较低,该组织更多的提供预防性服务,非急诊情况下参保人只能在网络内就医,如果去网络外,保险公司可以拒付医疗费用。凯撒医疗模式是美国较大的健康维护组织(HMO)之一,拥有890万会员,会员覆盖到全美的8个地区以及9个州,它的核心内容就是保险商、医疗服务提供者、患者成为利益共同体,重新建构了医、保、患三者关系。
1.1.2具有混合兼容性、分散性、市场性以及收费高的特点
医疗保险的混合性、兼容性。商业保险、社会医疗保险、其他种类的保险共同构成了美国的混合性医疗保险体系,各个不同种类的医保形式之间互相影响、互相交叉、互相合作,充分体现了医疗保险体系中多元文化的兼容性。
医疗保险的分散性、层次性。美国的医疗保险主要分为私营医保、社会医保两大类,又可细分出不同种类型的保险形式和险种,层次结构纷繁复杂,得益于医疗保险的分散性和层次性,医疗保险的保障形式得以拓宽,不同层次人群的医保可以选择适合自己需求的医疗保险。
医疗保险的市场性。受经济制度的影响,美国的医疗保险遵循自由市场经济发展规律,医保市场受联邦政府的干预较少。企业自主决策不同种类的医保服务价格及资金筹集,市场机制充分发挥其调节控制作用,形成了高度市场化特征。
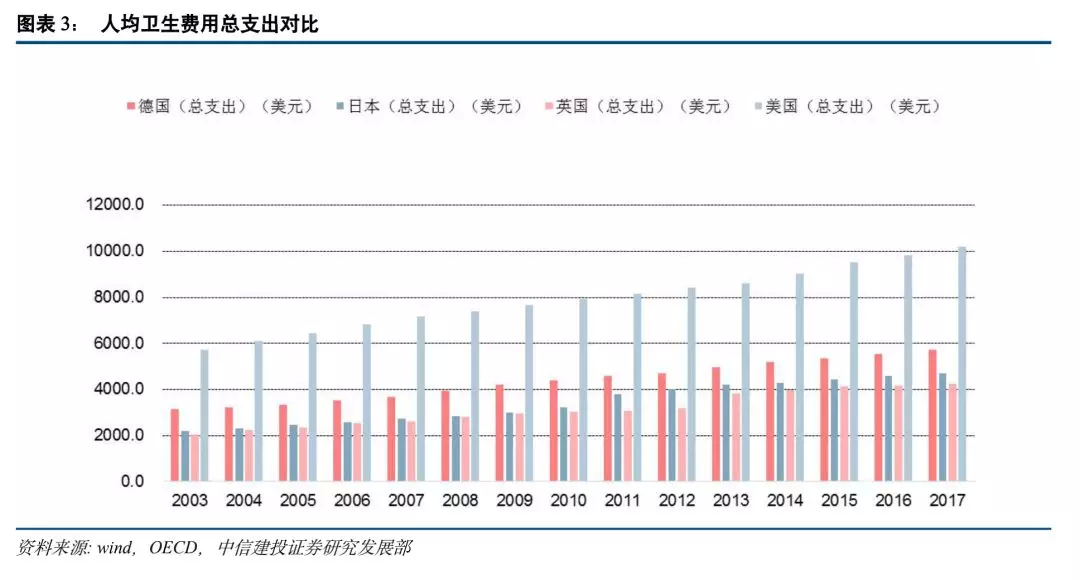
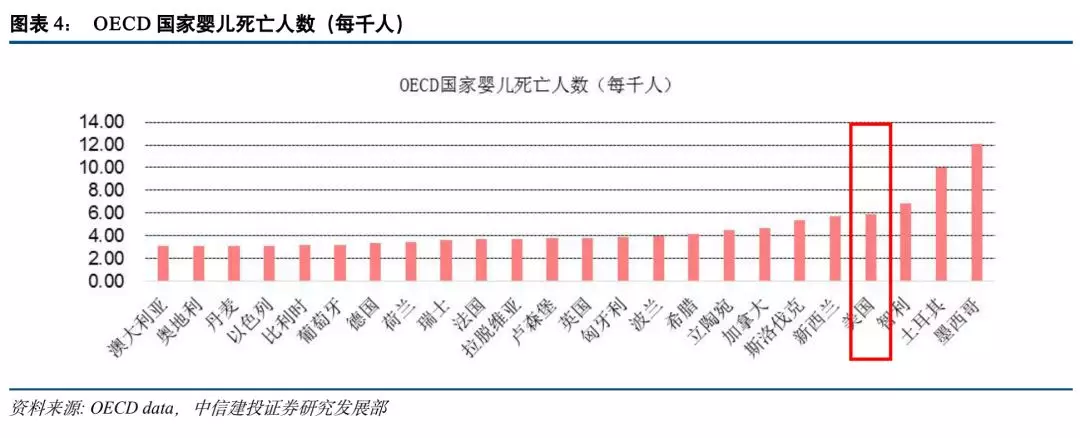
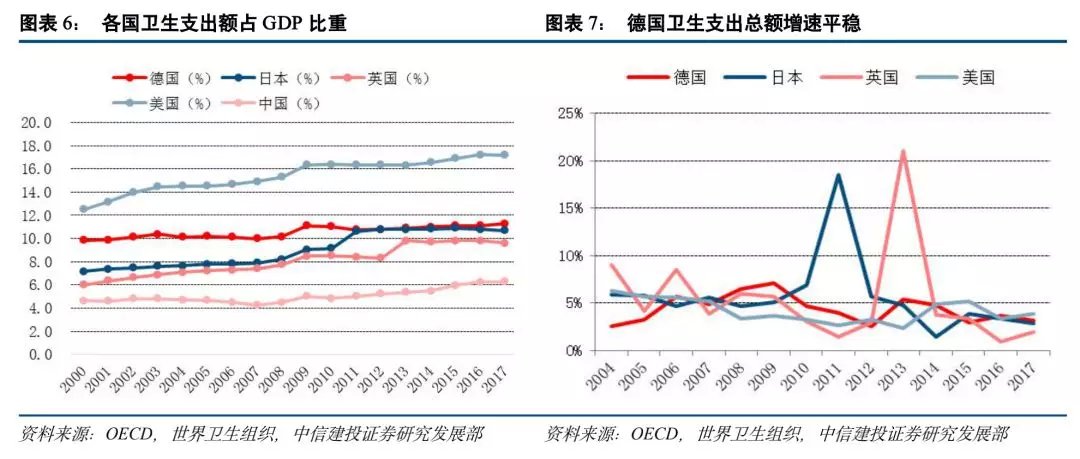
医疗费用高。世界上医疗费用最高的国家当属美国,其2018年预计医疗费用高达34710亿美元,占美国GDP17%左右,人均卫生费用总支出超过10000美元,远高于德国、英国和日本。从相关数据可以佐证,医疗服务水平位居世界前列的美国,其人民获得的医疗服务水平反而较低。2017年美国人均预期寿命78.6岁,排在OECD国家第29位,同时其婴儿死亡率排在OECD国家第12位,高达每千人5.9人,其潜在损失生命年限高达每十万人4721年,排在OECD国家第9位。
1.2日本的医疗保险制度发展概况
1.2.1“全民皆保”的公共医疗保险制度
制度构成及覆盖范围。日本的《国家卫生保险法》于1961年全面修改,医疗保险制度以强制的形式覆盖所有国民,实现了全民皆保。1961年4月份日本全面实施面向农村居民及个体经营者的公共医疗保险制度,要求无固定职业和收入者必须强制加入这一医疗保险。日本医疗保险制度具有全民性,强制性,公平性,且其“全民皆保”以费用共担为前提。从日本厚生劳动省的统计数据可知,2016年日本的医疗保险覆盖率已经达到了100%。日本的医疗保险制度可按被保险对象分为地区保险、职工健康保险、老龄健康医疗保险。地区保险依照国民健康保险法与国民健康保险制度设立,适用于全国所有行政区和特别区,运营主体是166个国民健康保险组合,被保险对象包括普通国民和退休人员两类。职工健康保险按保险对象可分为健康保险、船员保险和互助组合3大类,每项制度的建立都有相应的法律做依据。老龄健康医疗保险旨在针对70岁及以上老人或超过65岁但卧病在床的老人,资金来源由3部分构成,加入保险者按月交纳保险金,本人或亲属看病时付一定比例的医疗费用,政府或企业承担其余部分。日本的医疗费用支付结构中,基本医保占比最高,2015年达到83.6%,高于德国80.4%、英国83.5%、中国55.8%、美国48.3%。
筹资与支付机制。政府财政补贴、雇主和雇员缴纳的保险费,患者自费部分是日本医疗保险经费的主要来源。不同医疗保险账户的经费来源比例、缴费方式和保险费率等各不相同。各个医疗保险管理机构不直接支付给医疗服务机构,日本医疗保险费用采用“第三方支付”方式,第三方机构每月从医疗机构收到账单后进行审核、计算后再向保险机构医疗机构转向支付申请并代为支付。如健康保险费用通过“社会保险诊疗报酬支付基金会”支付、国民健康保险项目下的医疗费用支付程序通过“国民健康保险联合会”(每个地区均建有该机构)支付。
1.2.2具有强制性、模式化、公共服务性和公平性的特点
医疗保险的强制性。第一,符合资格条件的人要强制加入医疗保险;第二,保险集团已由法律确定,个人不能任意选择;第三,在保险费负担方面,按个人收入比例缴费,个人能力不同,保险费负担不同。
医疗保险的模式化。在支付种类和金额上,日本采取固定的模式支付。日本的医保支付主要遵循两个原则:一是统一支付原则。医疗保险一般不实行定点医疗,病人可以自由选择医院就诊,医疗保险支付标准由日本厚生省中央社会保险医疗协议会制定,全国统一实行按项目付费制度。二是按服务项目收费原则。日本的医疗服务机构按服务项目进行收费,包括医疗服务收费标准5500项,药品收费标准17000种以及耗材700种。
医疗保险的公共服务性。医疗保险的运营由国家和地方政府或者具有类似资格的机构负责。老年人医疗费主要由在职人员的保险费支付,具有向老年人转移收入的性质,具有收入再分配的性质。
医疗保险的公平性。根据被保险者遭遇事故的频率和程度不同,各医疗保险制度中都设置了患者部分负担的制度,在一定程度上有利于医疗保险的公平性。
1.3德国的医疗保险制度发展概况
1.3.1法定保险为主体,私人保险为辅助的多元化保险体系
制度构成及覆盖范围。受“社会市场经济”的政治经济制度的影响,德国医疗保险体系以法定保险为主,私人保险为辅。法定社会医疗保险、私人医疗保险以及法定长期护理保险是德国医疗保险体系的3个主要部分,按法律规定,是否需要参加法定(社会)医疗保险,需要根据雇员的收入标准来确定。低收入者必须参加社会医疗保险,高收入者可自由选择法定社会保险或私人医疗保险。此外,国家公务员和自我雇佣人员(包括企业家)不强制参加法定(社会)医疗保险。1994年德国颁布了护理保险法,与上述其他医疗保险不同,法定长期护理保险较为特殊,护理保险的缴费率为1.7%,入住养老院的老人和康复医疗机构的伤残病人所发生的护理费用,均可得到护理保险基金的支付,但享受护理保险需要医师的诊断证明,并有严格的定义和诊断分类。
商业健康险是法定医疗保险的有益补充,独立于法定医疗保险之外。综合医疗保险、补充医疗保险和长期护理保险是德国商业健康保险的三个组成部分。综合医疗保险是法定医疗保险的替代型产品,保障内容涵盖了住院和门诊的检查费、诊断费等。保障范围和水平不得低于法定医疗保险,但参保客户享有更好的医疗服务,如可自行选择医院、提供牙科保障等。补充医疗保险主要是为法定医疗保险参保人提供更高质量的医疗服务,可分为疾病津贴保险、住院津贴保险、法定医疗保险的补充险、护理保险的补充险等。长期护理保险1995年起实施的护理保险制度采取“护理保险遵从医疗保险”原则,凡参加综合商业医疗保险的须同时参加商业护理保险,商业护理保险保障范围和水平不得低于法定护理保险,还可能包含支付更高比例或全部的私人护理院费用、更高的家庭护理费用、更高的住院费用等保障。德国卫生支出费用占GDP比例为11.3%仅低于美国,高于其他代表国家,其医疗保障体系相对较完善,在费用支付体系中,基本医疗支出覆盖较高,个人支出在几个国家中占比最低,2015年仅为12%。
筹资与支付机制。雇主和雇员的缴费是医疗保险基金的主要来源,各负担医疗保险费用的1/2。德国社会医疗保险制度体现了社会共济精神,社会医疗保险收费由经济收入高低决定,高收多缴、低收少缴,且不同缴费标准的人享受同等的医疗保险待遇,该国的医疗保险基金未设立个人账户,养老金和失业保险金承担退休人员和失业人员的缴费。
支付机制的核心是支付方式和支付水平。“以收定支、收支平衡”是德国的社会保险支付机制的原则,不仅可以保障医疗服务的需求与供给,而且更能有效地抑制不合理的医疗费用的增长。根据数据可以看出,德国卫生支出总额增速较为平稳,2004-2017年复合增速为4.72%,低于日本(6.05%)、英国(5.72%),略高于美国(4.53%),医疗费用控制效果较好。德国社会医疗保险基金在医疗服务过程中担当“第三方购买者”的角色,有利于减少不合理的医疗服务供给与需求。一般支付水平按照起付线、报销比例及封顶额调整,参保者在获得医疗费用补偿的同时,支付水平直接决定着参保者自己需要承担医疗费用的数额。
1.3.2具有普遍性、公平性的特点
医疗保险的普遍性。德国是最早确立医疗保险制度的国家,其医疗保险制度从确立之初便是为了服务广大劳工,维护其基本权益,从而使得经济社会良性运转,确保所有不能承担私人医疗保险的居民有平等的机会享受到医疗卫生服务。
医疗保险的公平性。减少健康的不公平性被认为是政府的重要目标之一,而医疗公平作为社会公平的一部分其地位是重中之重,政府在提供医疗保险服务时不仅要考虑普遍性问题,同时也会根据职业,健康状况,收入等因素采取差别医疗保险服务,维护社会的相对公平。
德国医疗保险体系成熟,除了当事人与政府,社会力量参与医疗服务也是不可忽视的一部分,例如,医师团体、医院团体和医疗保险团体主要负责健康事务问题,从保险赔付到具体的医疗服务提供,社会力量都起到了巨大作用。
1.4英国的医疗保险制度发展概况
1.4.1全民福利型医疗体制模式
制度构成及覆盖范围。英国的医疗保障体系由英国国民卫生服务体系(简称NHS)、社会医疗救助、商业健康保险三部分共同构建。其中NHS是主体保障,基本覆盖全体国民,商业健康保险和医疗救助是其重要补充。英国是国民健康保险制度(BCD)的创始国,该体制由政府提供主要医疗保健,英国的BCD体系,由中央卫生部、大区和地区三级构成,由中央地方垂直管理,三级医疗服务网络呈金字塔型,底部是初级保健——全科医疗,塔尖是三级医疗专家服务,患者从塔底部向塔尖,然后再从塔尖向底部方向流动,BCD体系有利于合理利用卫生资源。这个网络赋予全科医师守门人的角色,使得大部分健康问题在这个层面得以识别、分流,并通过健康教育等预防手段得以控制,充分合理利用医疗资源。它覆盖面广且基本免费,保障了“人人享有初级卫生保健”的公平性。由政府预算决定总支出,政府对机器设备、新型技术开发和传播的投资严格控制和管理,使全社会的卫生总费用保持在较低水平,NHS还降低了卫生总费用。2017年英国卫生总支出只占GDP的9.6%左右,远低于美国17.1%。
私营医疗是BCD的补充,服务对象是收入高、要求高的人群。NHS基本覆盖99%的国民,但其庞大的医护体系的维持需要很大一部分保险资金,真正用到病人身上的费用不到总数的40%;加之各级医疗机构的工作效率低下,国家医疗服务力量的削弱使得消费者对其信心下降,因此很多人转向私营医疗服务。私营医疗主要为高收入人群提供高端医疗服务,医疗费用主要由商业健康保险支付,商业健康险客户主要是集中在45到54岁之间的高学历、高收人阶层。作为英国医疗保险体系的有机组成部分,商业健康保险发挥着日益重要的作用。目前,英国拥有庞大的商业健康保险产业,商业健康险支出约占所有健康支出的16%。英国医疗体系建立后商业健康保险支出稳定增长,拥有私人健康保险的人数几乎每十年增加一倍。
筹资与支付机制。NHS的资金来源主要是税收和社会保险缴费,社会医疗救助的资金来源主要是政府预算,雇主或个人缴费是私人健康保险的资金来源。英国将医疗保险支付方式作为国家医疗保险体系历次改革的重点,建立了一个从国家到初级医疗信托、再到次级医疗信托的支付体系。初级医疗信托采取总额预付制和按人头支付制结合的方式,次级医疗信托采取按病种支付制和薪酬制结合的方式。

1.4.2具有覆盖广、满足多层次需求且成本低的特点
医疗保险覆盖面广。国家税收筹措主要的英国医疗保险资金,绝大部分医疗费用由政府财政承担。医疗对象就医基本零支付,无论劳动者还是非劳动者,无论个人支付能力的大小,都可以得到免费的全方位医疗服务。
医疗保险的多层次需求性。危重病人和非重症患者的医疗服务提供者不同。公立医院和遍布全国的开业医生(又称全科医生)是英国的国民健康服务体系医疗服务的主要提供者,危重病人是其主要服务对象;开业医生属于自我雇佣者,向广大非重症、急症患者提供医疗服务。
医疗保险的低成本性。英国的国民健康体系可分为供应方和购买方两大类。医院和制药公司构成供应方,政府卫生主管当局和部分拥有医保资金支配权的全科医生构成购买方,分别掌握医保资金总额的70%和30%。政府医疗卫生主管部门的积极介入、监控,将英国医疗保险体系的成本控制在相对较低的水平。
2.我国的医疗保险制度及商业健康险发展概况
2.1 我国的医疗保险发展现状
2.1.1基本医保与补充医保相结合
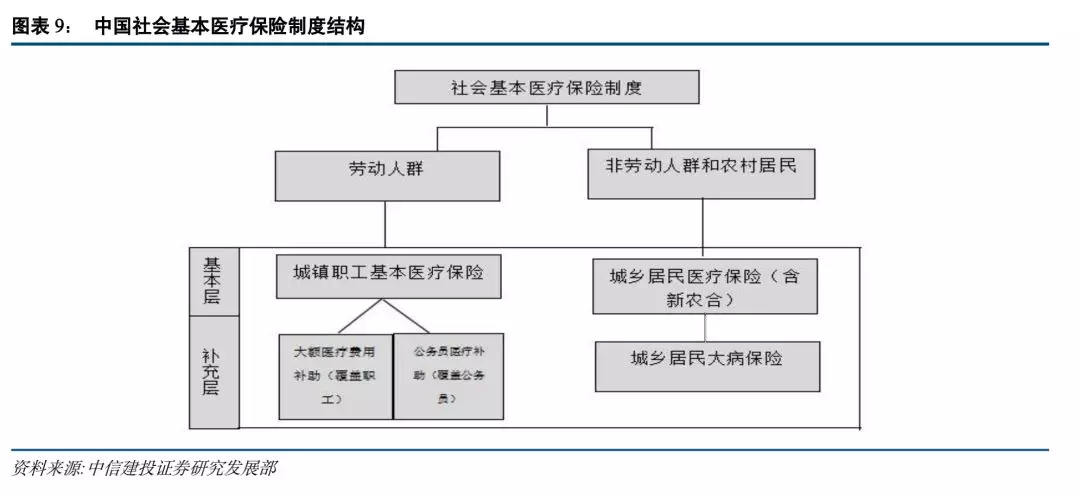
制度构成及覆盖范围。我国医疗保险制度源自于最初建立的企业职工医疗福利制度,后随着经济社会的发展与经济模式的转化,伴随城市化、相关户籍制度的发展以及医疗改制后人民对医疗保障服务的需要,逐渐建立起来以社会保险为主要框架,政府主导医疗保险基金运营的保险制度。在我国,社会基本医疗保险分为两个层次,即三项基本医疗保险制度,以及附着其上的强制参保的补充医疗保险和大病医疗保险制度。强制参保的补充医疗保险和大病医疗保险是基本医疗保险制度在待遇层面的延伸。
按照覆盖人群是否为劳动人群以及城乡户籍差异,这一制度体系可分为劳动人群和非劳动人群(农村居民)两个子体系。劳动人群的社会基本医疗保险体系即为保障城镇职工医保参保人群的制度体系,这一体系的核心制度为城镇职工医保制度,强制性参保的补充待遇为大额医疗费用补助(覆盖职工)和公务员医疗补助制度(覆盖公务员)。非劳动人群和农村居民的社会基本医疗保险体系则为城乡居民基本医疗保险(含新型农村合作医疗,简称“新农合”),是指由政府组织、引导、支持,农民自愿参加,多方筹资,以大病统筹为主的农民医疗互助共济制度。筹集资金的方式包括个人缴费、集体扶持和政府资助。2002年10月,中国明确提出各级政府要积极引导农民建立以大病统筹为主的新型农村合作医疗制度。2009年,中国作出深化医药卫生体制改革的重要战略部署,确立新农合作为农村基本医疗保障制度的地位。覆盖非劳动人群和农村居民的医疗保障制度体系,基本层为城乡居民基本医疗保险,补充层为城乡居民大病保险。
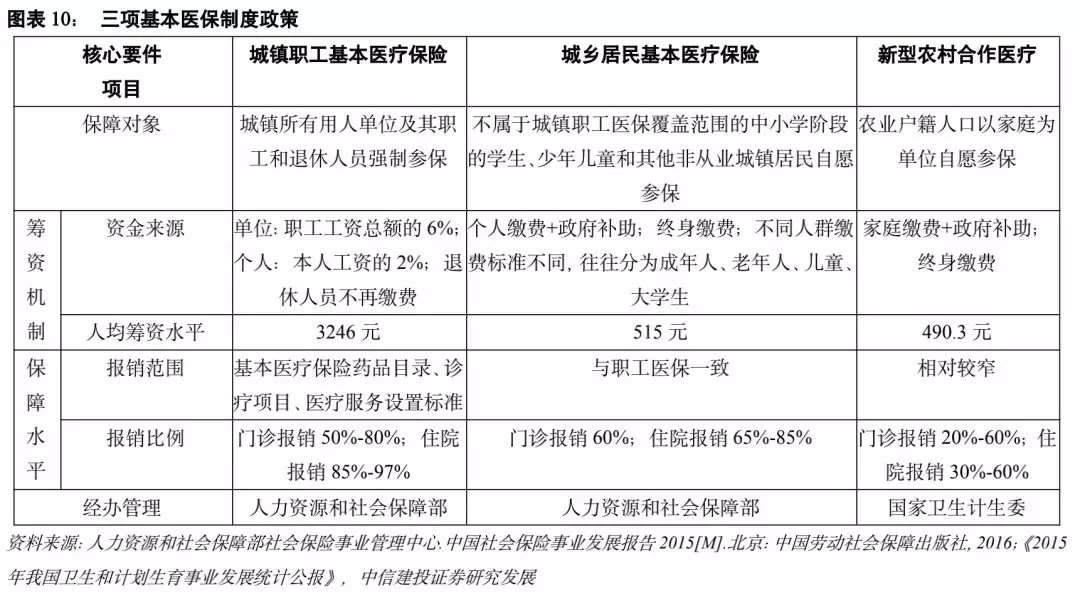
筹资机制与支付机制。城镇职工医疗保险资金来源以社保费为主,政府补贴为辅。按照《国务院关于建立城镇职工基本医疗保险制度的决定》的规定,单位和个人共同缴纳城镇职工医保,单位筹资为职工工资总额的6%,个人筹资为本人工资的2%,退休人员不缴费。实际缴费费率水平方面,2016年用人单位实际缴费比例为在职职工工资总额的7.5%,高于规定比例的6%,职工缴费比例为本人工资收入的2%;城乡居民医保则为家庭缴费和政府补贴相结合的方式,以政府补贴为主,依据医改工作任务,2016年城乡居民医保人均政府补助标准提高到420元。从全国总体情况看,城镇居民和新农合的人均财政补贴金额基本相同。人均筹资水平差异也不大。但地区缴费政策存在较大差异,差异集中在个人缴费标准上。
我国医保支付制度的探索从1993年的“两江”试点开始,江苏省镇江市和江西省九江市是城镇职工医疗保险改革的试点城市,试点医院采取“定额结算”的医保支付体系,比较接近于按服务项目支付的方式,截至2014年,我国已基本形成了门诊按人头付费,住院按病种、按服务单元付费和总额预付相结合的复合支付方式。
2.1.2具有覆盖广、保障力度不足、城乡分布不均的特点
医保覆盖人群广。截至2018年底,我国已有共计13.45亿人纳入城镇基本医疗保险,国民覆盖率从2009年的64.6%迅速增加到目前的95%以上,基本覆盖了全体国民,与主要发达国家差距明显缩小,政府/社会医疗保险参与度提升明显,由2009年的60%迅速提升至90%,甚至赶超了同样是社会医保制度的德国的覆盖水平,接近日本、英国覆盖水平,被联合国与世界卫生组织称为“社会保障的奇迹”,并且城镇职工医疗保险,城乡居民医疗保险整体报销率达到了70%以上。
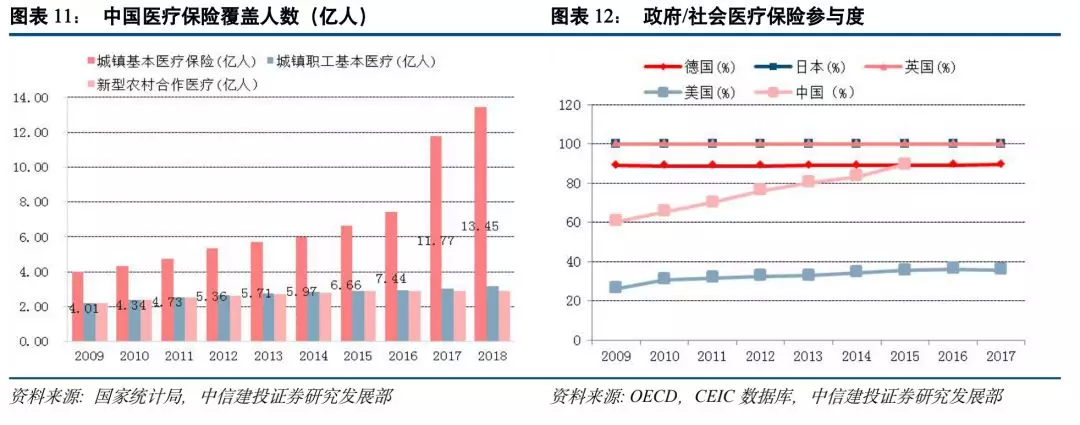
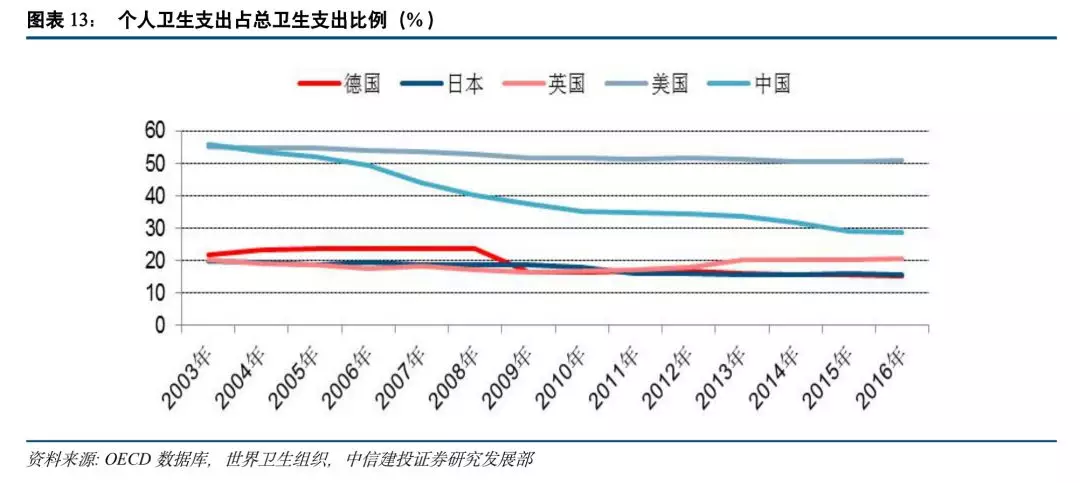
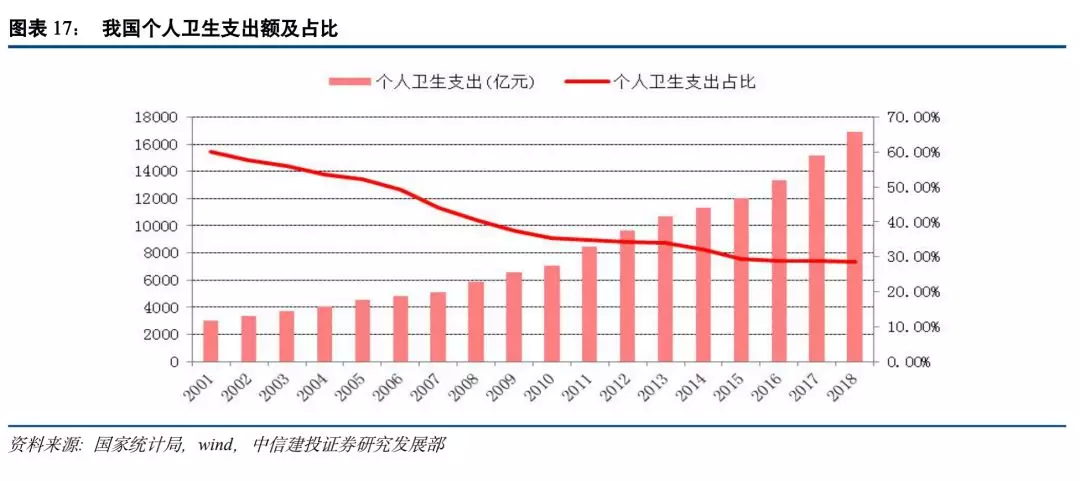
医疗保险保障力度不足,居民负担较重。我国现行的的医保体系已经基本建成,卫生支出力度与医疗保险支持力度仍在加大。但医保保障力度不足一直是我国医疗保险制度里较为突出的矛盾,我国医疗保险的保障水平较低,享受待遇的条件较多且相对苛刻,由于不存在应对重大灾难性医疗费用的止损机制,从而部分丧失了其保障功能。在目前的城镇职工基本医疗保险制度下,我国个人卫生支出比例仍然过高,居民负担较重,2018年我国个人卫生支出占总卫生支出的比例为28.6%,高于德国15.42%、日本15.89%的合理区间水平,也高于发达国家平均的10%-20%区间,
“看病贵、看病难”仍然困扰我国广大人民就医,“因病致贫”、“因病返贫”的社会问题依然严峻。对比以上国家发展与医保发展历史经验,我国卫生支出结构仍有较大提升改善空间,未来仍需要加大卫生投入,提高社会资源投入,控制个人卫生支出的增长速度,同时完善优化医疗资金使用的渠道与效率。
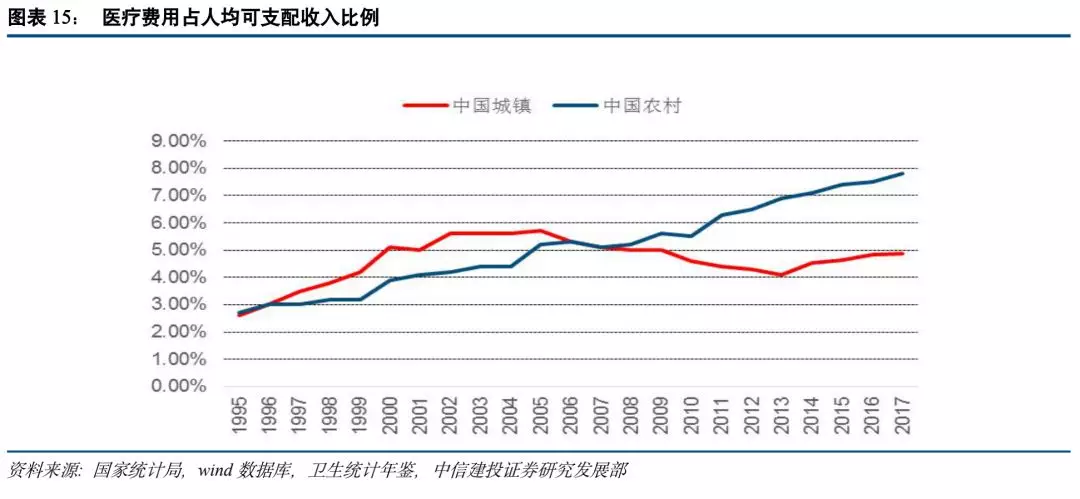
医保制度不公平,城乡地区差异巨大。当前我国医疗卫生资源在城乡之间分布极为不平衡,优质的医疗资源大多分布在经济文化发展水平较高的东部城市及沿海地区,而在经济相对落后的中西部城市以及广大农村地区,优质医疗资源就相对稀缺,从而给这些地区居民的看病就医带来一定的不便,加剧了医疗保险制度的不公平性。同时由于新农合宣传力度不足、筹资水平不高、参与率相对较低,保障水平也因此无法保证。
通过数据对比分析我们可以发现,农村人均卫生费用远低于城市人均卫生费用,截止2013年约为1274元左右,仅为城市人均费用3234元的38%水平左右,反应出农村居民享受的医疗服务水平较低。农村居民医疗费用占个人可支配收入处于连续上升的状态,目前已占到7.9%,而同期城市居民医疗费用占可支配收入的比例仅为4.9%,农村居民医疗费用压力高于城市。

2.2 商业健康险作为医保重要补充发展前景可期
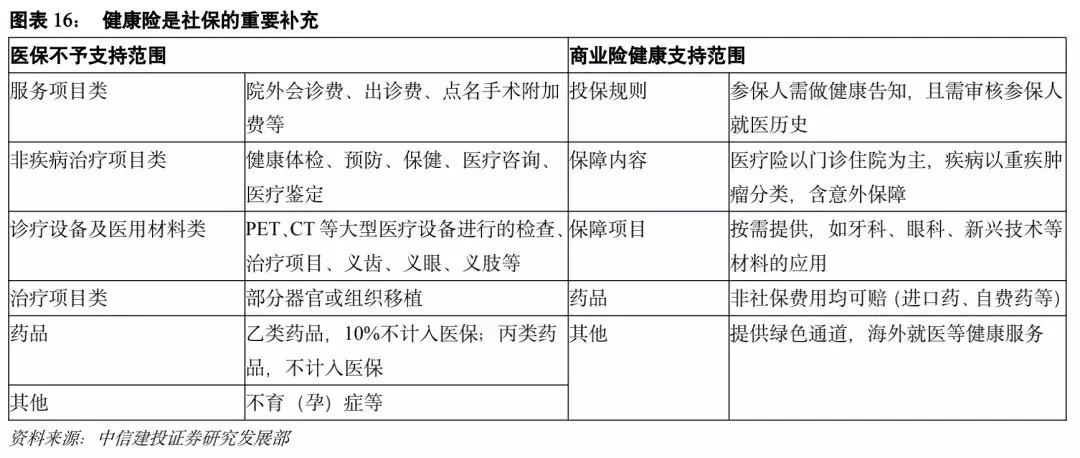
2.2.1商业健康险是社会基本医疗保险制度的补充
健康险是补充社会基本医疗保险的有效手段,是我国发展医疗健康行业的主要方向,健康险可以补充医保缺口,提升保障力度,同时补充高端市场,提供优质高效的医疗服务。我国基本医保保障内容有限,对于非疾病治疗项目、特定治疗项目、药品、诊疗设备医用材料不予保障。另外医保报销额度有限,且下有门槛、上有最高额,2016年,国家推行大病险后,医保报销额度最高可到30万。现阶段,健康险产品的设计可从拓展保障范围和提升保障力度切入,为参保人提供更全面的医疗健康保障。
2.2.2医疗与养老刚需推动健康险需求显著释放
我国居民就医费用快速上涨,但个人支出比例相对较高,居民医疗负担较重。目前在各国医疗费用结构对比中可以发现,2015年我国个人卫生支出达到了39.7%,在实行社会医疗保险与国家医疗保险的国家中占比最高,这对于仍处于中等收入的我国居民来说,无疑是巨大的负担。对比同为社会医疗保险模式的德国,其商业健康险支付比率达到了7.6%,高于我国健康险支付比率(4.5%)。2018年我国卫生总费用约5.9万亿元,同比增长12.35%,个人卫生支出占比虽下降到28.6%,但与主要发达国家相比仍处于高位,我国健康险在当前国家定位与未来整体卫生费用支付结构调整过程中仍存在较大成长空间,加之居民可支配收入持续提高,购买健康保险以降低医疗费用负担的意愿不断增强,健康险必然将获得更大程度的发展和提升,在总体卫生支付结构中占有更重要的地位,成为社会基本医疗保险的有力补充。
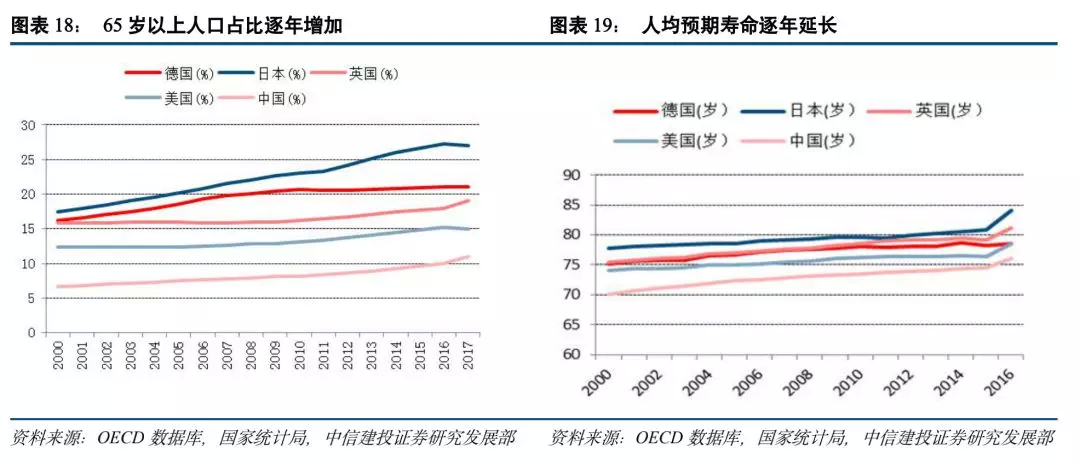
二是当前我国老龄化加速发展,保障老有所医,老有所养成为日益突出的社会问题。当前我国65岁以上老年人也已达人口总数的11%左右,且有加快上升趋势,相比其他国家虽然老龄人口占比低,但我国人口基数巨大,已经是世界上老年人口最多的国家,预测到2030年前后,我国老年人口将占世界老年人口的四分之一。同时随着医疗水平不断提高,人均预期寿命也显著上升,进一步增加我国潜在老年人口。我国将面临老龄化全面快速到来的时代,这将催生巨量的医疗健康需求,以目前社会医疗保险的体量与质量已经远远不能满足这一需求,加大商业健康险补充社会医疗保险力度的各项措施,势在必行。健康保险在保障老年人的康复护理、医疗保健、日常看护等方面,将大有作为。三是以人为核心的新型城镇化正在加速推进,根据中国保险报的中国城镇化率与保险密度相关性回归研究表明,城镇化水平每提高1个百分点,就约有1300万人口从农村转移到城镇,保险密度提高5%。
2.2.3我国健康险起步晚、发展速度快
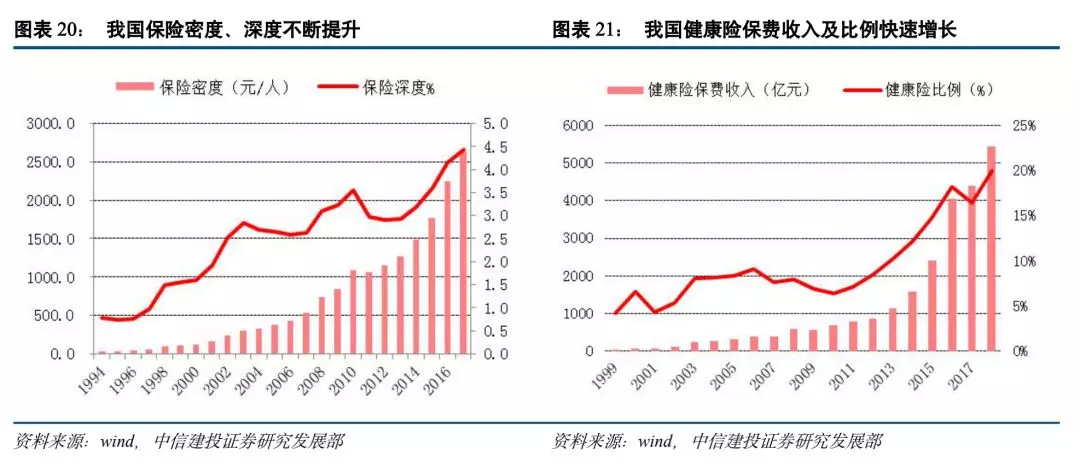
近20年我国的保险密度和保险深度一直保持稳定快速的增长,截至2017年保险密度为2646元/人,保险深度为4.42%;其中健康险在近几年迎来了爆发式增长,从每年保费增速可看出,自2011年起,健康险保费增速开始明显高于总保费增速和人身险保费增速,2013-2018年,健康险保费5年复合增长率高达37%,显著高于同期财产险、寿险、意外险保费复合增长率,2018年健康险原保费收入达到5448亿元,较2010年增长8倍。与此同时,健康险保费收入占人身险保费比重不断攀升,从2010年的6.37%提升至2018年的20%。健康险密度与深度也自2012年以来快速提升,截至2017年末,我国健康险密度约为315.77元/人,健康险深度约为0.53%。

2.2.4发展程度低于发达国家,增长空间巨大
同时对比德国、日本、英国、美国等国家数据我们可以发现,中国健康险产业目前在参保率、保费收入、保险深度、保险密度、赔付比率等方面距离上述国家仍存在较大差距。
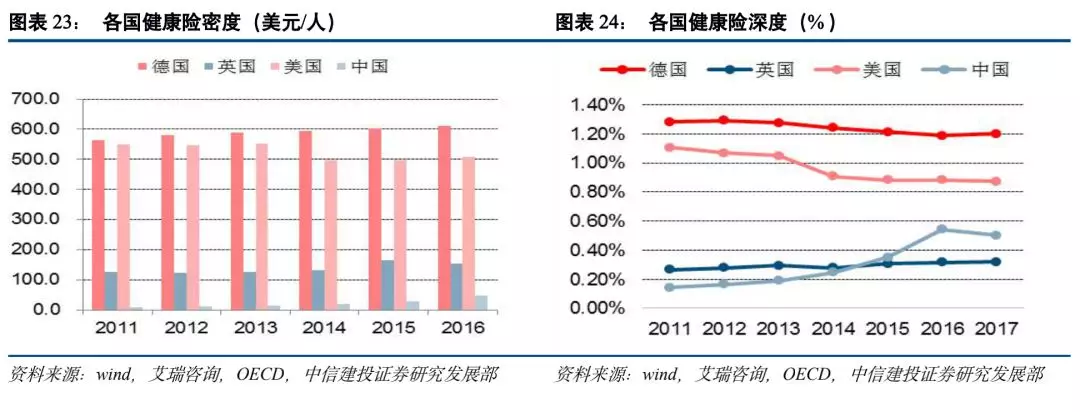
从保险深度与密度来看,在几个样本国家中,德国的健康险密度与深度处于首位,其健康险密度已经超过600美元,且呈逐年缓速增长趋势,健康险深度在2015年之前均大于1.2%,随着GDP的增长逐年轻微下降,健康险保费收入占比在22%左右。美国的健康险密度与深度仅次于德国,目前保持在500美元左右,健康险深度在2014年后出现下滑,目前保持在0.9%。英国的健康险密度和健康险深度比较小,与德国美国相比有一定差距,保险密度在200美元以下,深度在0.3%左右,逐年缓慢上升趋势。中国健康险在近几年的高速发展下,密度与深度都显现出较大幅度的提升,2017年健康险深度为0.53%,高于英国(0.3%),仍低于美国(0.9%)、德国(1.2%);健康险密度约为47美元,远远低于英国153.86美元、德国609.895美元的水平,仍存在很大差距。考虑到我国人口基数众多,未来经济发展基本面高于上述发达国家,同时人民健康意识与健康投资日益增长,未来健康险增长潜力巨大;以我国目前人口基数(13.9亿)来测算,如果健康险密度达到德国609.89美元/人的水平,则健康险保费规模可高达约8477亿美元,是目前我国健康险保费规模的12倍左右,假设我国健康险密度在未来15-20年内达到德国当前水平,则经测算我国健康险保费规模能够以年复合增长率13%-18%的速度高速增长,为当前市场的险企提供广阔的发展空间,同时该行业尚未形成技术壁垒与资本垄断,行业差异化竞争较为明显,新健康险企业仍存在较多进入机会,在这一波浪潮中得到发展与壮大。
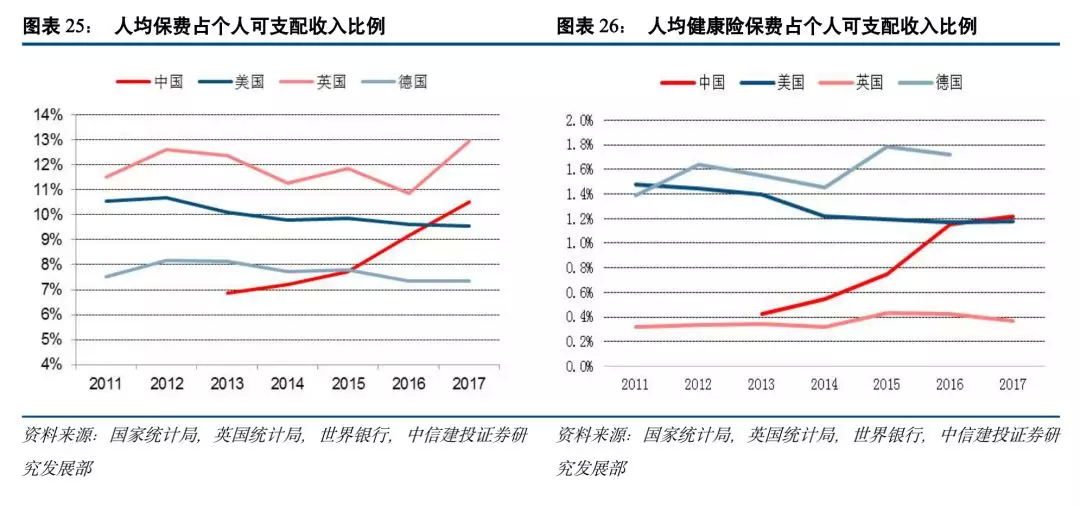
对比各个国家人均保费、人均健康险保费占个人可支配收入的比重可以发现,中国的保险密度与健康险密度在对标国家中处于较落后的位置,保险以及健康险的支出占人均可支配收入的比例还比较低,中国人均保费、人均健康险保费占个人可支配收入的比重近几年增长迅速,健康险在中国还有较大的普及空间,调研数据显示,我国健康险市场渗透率仅为9.1%,随着人们健康意识的提升,我国健康险正迎来蓬勃发展时期。
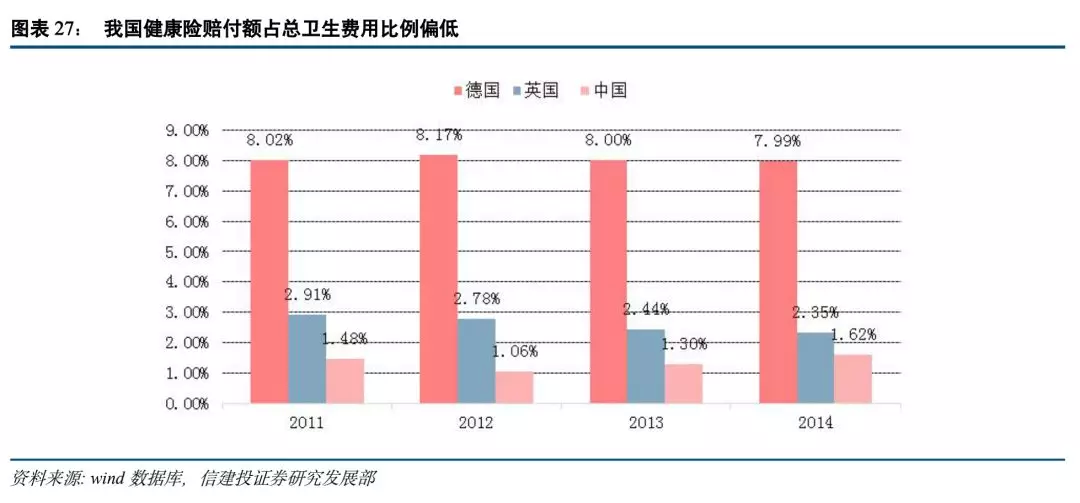
从赔付率来看,当前我国健康险赔付占医疗费用比例远远低于英国与德国,经过近几年高速发展,其比例仅为1.617%,低于德国的7.987%的占比,一方面是我国健康险产业仍发展不足,与德国存在较大差距,同时在保险赔付,险种设计,保险医疗结合等方面,我国也与德国存在显著差距,导致我国健康险不能充分发挥其保障效果,未来在一方面扩大健康险市场容量同时,也应该着重关注其质量,加强险企的社会责任性,使健康险赔付落实到位的同时,加大补助赔偿比例,使健康险切实可行地成为医疗体系中的重要力量,维护好人民的生命健康,以此行业自律与企业创新来进一步扩大市场,赢得份额,促进发展。
2.2.5政策利好、科技创新为健康险发展提供支撑
近年来,国家对健康保险越来越重视,“健康中国”战略再升级,政策利好加速释放,对健康险发展提出了许多新期待、新要求。2015年8月,中国保监会印发《个人税收优惠型健康保险业务管理暂行办法》明确了受保人的权益,如保证续保、可带病投保、万能险等特性,将商业健康险行业推向新的热潮。2016年10月,中共中央、国务院发布的《“健康中国2030”规划纲要》指出,要积极发展商业健康保险,全文提及健康保险多达19次。在“健康中国”建设总体框架下,《“十三五”卫生与健康规划》《“十三五”深化医药卫生体制改革规划》相继出台,明确提出“要丰富健康保险产品,大力发展消费型健康保险”“鼓励开发与健康管理服务相关的健康保险产品”等支持措施。国家深化医药卫生体制改革已进入攻坚期和深水区,商业健康保险成为撬动医改的重要抓手,各项政策利好正快速释放。城乡居民大病保险制度全面实施,长期护理保险制度开始试点,商业健康保险在健全全民医疗保障体系中将发挥越来越重要的作用。
与此同时,大数据、“互联网+”、云计算等新的信息技术和医疗技术日新月异,正在深刻改变着企业运行的方式、客户的消费行为,催生孕育着“大金融”“大健康”等全新的商业形态。这些技术能够整合医疗健康产业链上独立分散的客户、医生、医院、药品企业等资源呢,有助于打造“以客户健康为中心”的大健康生态圈。随着科技创新的不断进步,区块链、人工智能、物联网、基因诊疗等先进手段也助力保险企业改变公司服务模式。公司可从健康险的运作流程如线上购买、保单管理、核保理赔等方面进行调整,将人力成本缩减并将其转为由人工智能、大数据、区块链技术为基础的管理系统,从而降低管理成本。其次,利用基因筛查、物联网等技术对参保人进行生活行为的监测,从预防环节开始降低发病率和赔付支出,从而提升利润率。最后,可以基于大数据生成的用户画像,将人群细分从而进行精准营销增加销量。
综上所述,未来一段时间内,健康保险发展将进入快速转型升级的重要阶段,在政策红利,外部环境,消费意愿和技术革新等因素的共同作用下,将呈现以规模快速扩张和经营跨界融合为特征、以专业经营能力和资源整合能力提升为核心、以服务边界扩展和服务手段升级为载体的发展和竞争新态势。综合分析预计,未来15-20年期间,健康险行业将保持13%-18%左右的复合增长率,市场容量将扩至当前的12倍左右,同时将会结合现代信息技术与国家战略等因素等涌现一批高质量,强竞争力的中国健康险企业。
3.保险公司健康险业务分析
美国健康业务经过长时间发展已经形成一个完善的体系,其健康业务除了包含健康险业务之外,也包含了与健康相关的诸如卫生保健等其他业务,健康业务规模巨大、范围较广、相对成熟,以安泰保险和联合健康保险为例,两大健康险公司巨头的业务即包含健康保险产品也包含健康保险服务,两者相辅相成。国内目前已经有7家专业的健康险公司,其中平安初具“保险+医疗健康”服务体系,新华保险在健康险产品设计上有突出表现,但国内医保体系与美国截然不同,美国的医保体系中,保险公司是主要的参与者,政府计划、企业按月向保险公司付保费,几个大的健康险公司占据了整个医保市场,构建全国范围内的医疗体系有助于其获客、控费。而国内的医保则由政府主导,同医疗机构直接结算,商业健康险更多的是起辅助作用。下面我们以四家公司为例,对比分析各家公司的健康险业务状况。
3.1安泰保险:以健康险为主的多元化经营
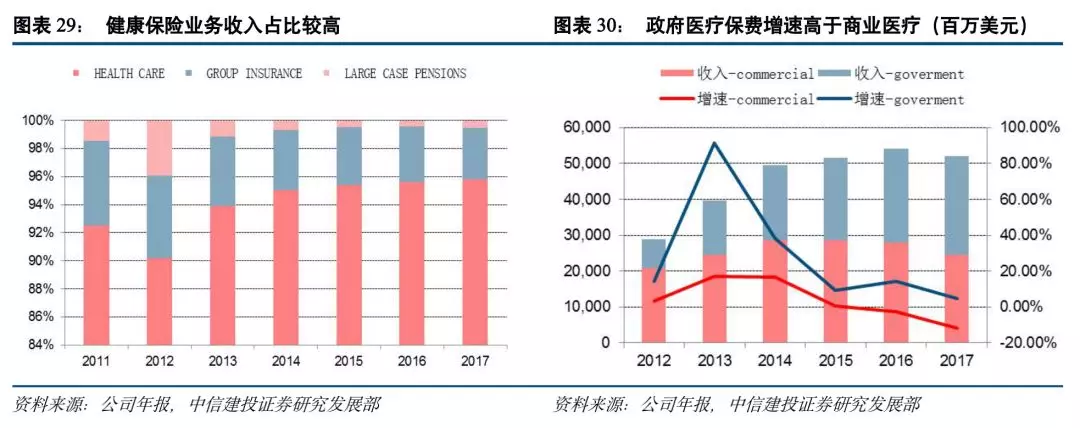
美国安泰保险集团是一家多元化的医疗福利机构,其业务主要包括三个领域:健康保险(Health Care)、团体保险(Group Insurance)、大型退休金(Large Case Pensions)。其中Health Care是最主要的业务条线, 2017年收入占比超过90%,主要提供医疗、药物给付管理服务、牙科、行为健康、及以被保险人、雇主资助或行政依据的视力计划,包括商业医疗和政府医疗两个方面:其中商业医疗在提供POS、PPO、HOM、Indemnity计划的同时,还提供健康储蓄账户(HSAs)和安泰健康基金等商业产品;政府医疗主要围绕美国医疗照顾(Medicare)和医疗援助(Medicaid)两大社会医疗保险计划开展。团体保险针对为雇员及其家属提供保障计划的雇主,通常情况下由雇主按月支付保费,主要包括寿险、大病保险和长期健康险,该业务已经在49个州以及华盛顿、关岛、波多黎各、美属维尔京群岛以及加拿大等地区开展。Large Case Pensions业务管理多种退休产品,内容有退休金和年金产品,主要是有纳税资格的退休金计划。
在公司的客户中,美国联邦政府具有极其重要的地位,由联邦政府支付的保费和费用以及其他收入占医疗保健部门收入的36%,占2017年综合总收入的34%。其中与CMS(医疗照顾与医疗救护服务中心)签订的Medicare合格个人保险合同占来自联邦政府收入的87%。医疗补助产品(Medicare Supplement)占2017年医疗保健部门收入的14%,占综合总收入的13%。

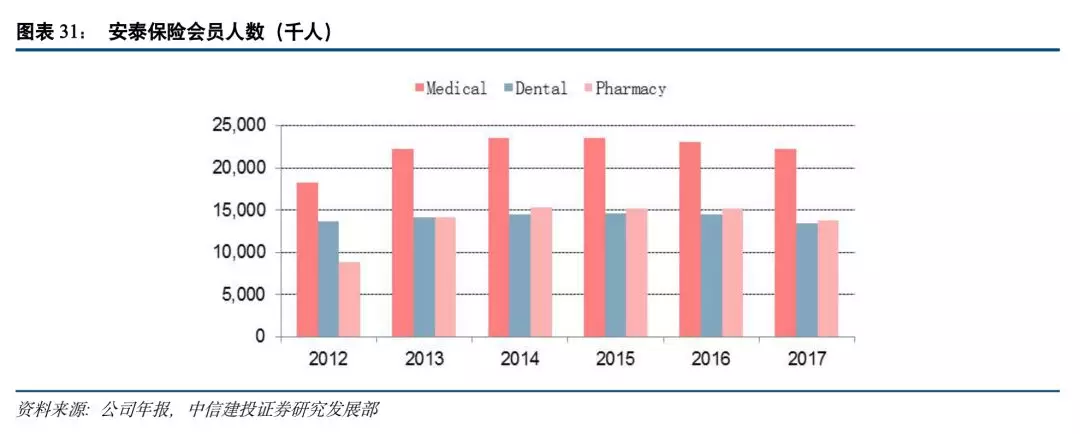
截止2017年底,安泰健康医疗会员人数约4943万人,其中医疗会员人数最多,2017年底约为2354万人,牙科和医药会员人数规模相当,约为1500万人左右。2017年会员人数出现一定幅度的下滑,主要是受ACA法案影响,导致ACA资质的被保险人数下降,另外小型团险和ASC医疗招呼产品的下降也导致会员人数的下降。
3.2联合健康保险:产品与服务双线并进
联合健康集团已成为美国最大的商业健康险公司,2017年在世界500强企业中排名第13位,在全美各州和国际间为个人消费者、雇主、政府、商业付款人和中介人等提供全面的健康保护服务,其旗下分为健康保险(United Health care)、健康服务(Optum)两大业务群,彼此独立,却又紧密配合。健康保险服务于企业员工、个人、政府计划中的老年人、低收入群体;健康服务承担健康、医疗、护理等职责,既能满足保险业务的服务需求,也能单独获客,服务保险体系外用户。在美国,联合健康保险(United Health care)通过120万医生和其他医疗保健专业人员以及大约6,500家医院和其他设施的网络安排折扣医疗服务,主要业务包括:雇主和个人业务、医疗照护与退休业务、政府医疗补助业务以及全球业务,各业务条线所覆盖人群及提供的产品和服务各有侧重。Optum是一家健康服务企业,具有卓越的数据分析能力、医药护理服务、人口健康管理以及健康医疗服务与运营能力,通过Optum Health,Optum Insight和Optum Rx三个业务部门,为付款人,护理提供商,雇主,政府,生命科学公司和消费者提供服务。
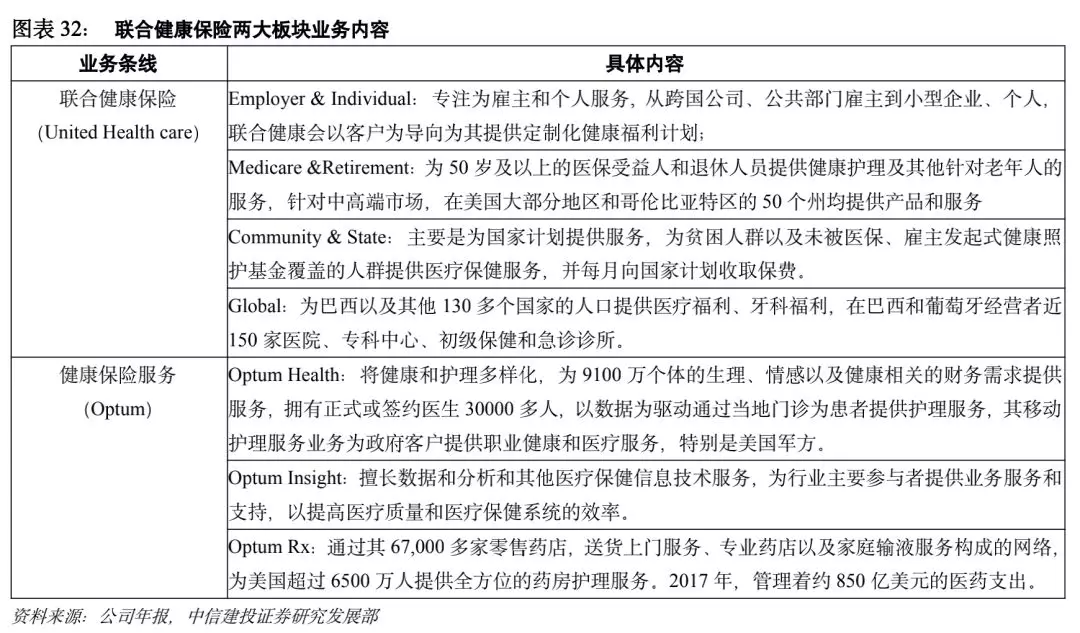
联合健康集团收入增长稳定,2018年达到2000亿美元,2012年-2018年营业收入复合增长率为14.23%,其中健康保险业务收入高于保险服务业务,2012年收入占比接近80%,但随着健康服务业务的不断发展,该板块收入占比逐年提升,
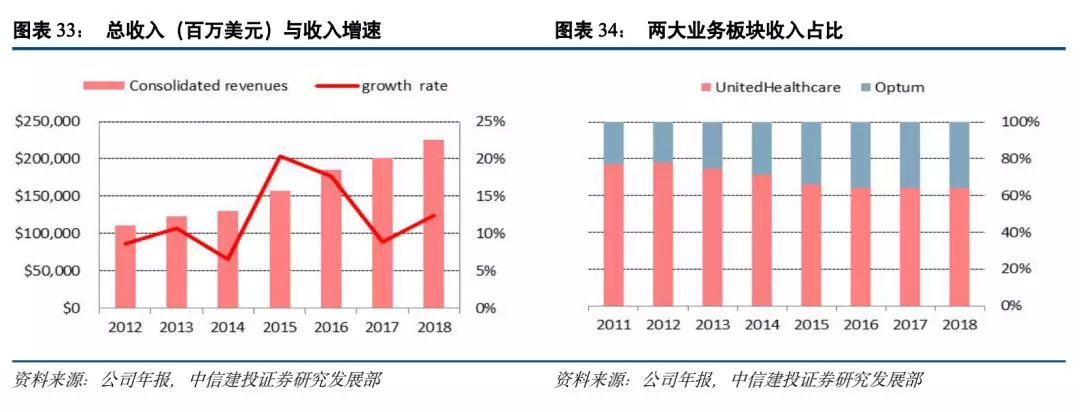
2017年约为36%,其对健康保险业务的辅助作用以及对集团发展的驱动作用逐步凸显。健康保险业务中,以雇主与个人业务,以及医疗照护与退休业务为主,雇主与个人业务收入占比呈现逐年下降趋势,2017年占比31.89%,而医疗照护与退休业务以及社区与各州业务上升趋势明显,2017年收入占比分别为40.42%,22.94%。
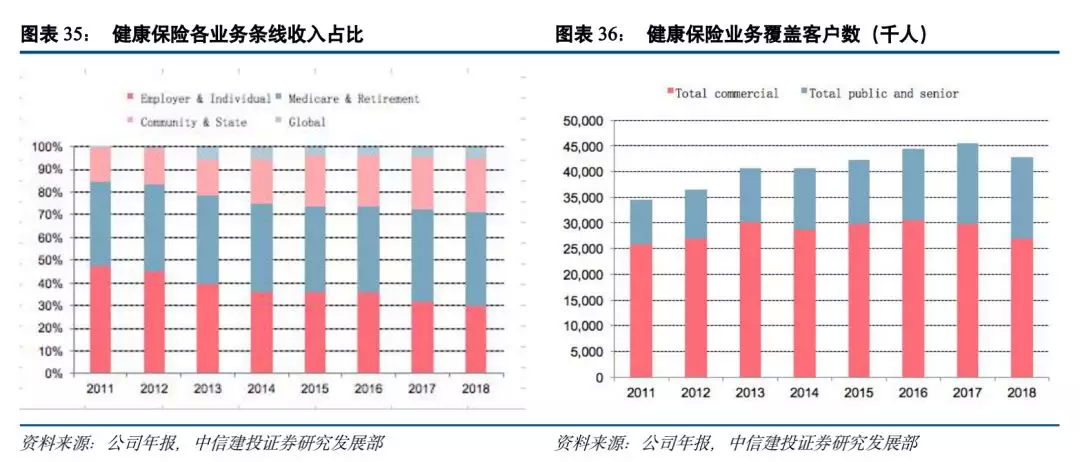
联合健康护理业务服务的客户人数截止2018年底约为4907万人,其中绝大部分为境内客户,约为4285万人;其中基于商业风险所覆盖的人群占比达到65.71%,通过政府与公共部门覆盖到的人群约为1594万人,并呈现逐年增长趋势。
3.3中国平安:科技加持健康医疗领域布局领先
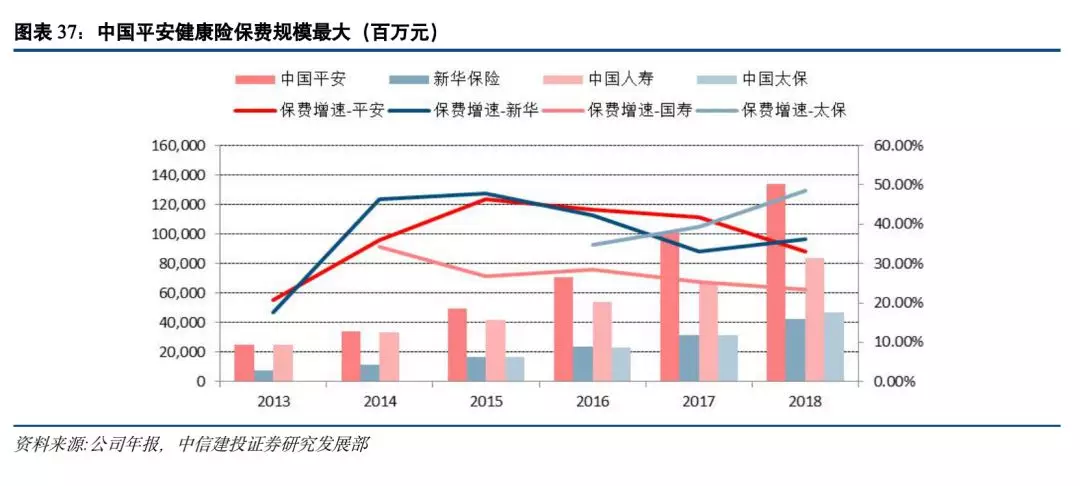
A股上市的四家险企中,平安健康险保费收入规模最大(包含短期意外及健康险),2018年持续突破千亿元,增速超30%;中国平安健康险业务的发展是基于“大医疗健康”板块的整体布局,主要囊括四大业务板块:健康医疗服务、健康云、医保和商保。商保板块即商业健康险业务,“平安健康险”专注于为个人客户和企业客户提供高端医疗保险,在高端医疗市场占据领先地位,目前设有北京、上海、广东、江苏、浙江、深圳、辽宁、天津8家分公司。由于其分支机构较少,因此主要依托寿、养、产的销售队伍和中介机构拓展业务,团体渠道、个人渠道管理部负责与兄弟公司、中介公司的业务支持、激励和维护。平安健康险的国内医疗网络以三甲医院和特需门诊为主,主要分布在大中型城市,且均为自建网络,从与医院良好关系的建立以及提升自身服务标准方面较为有利。
其他版块的高速发展对平安健康险的增长带来很大协同效应,在健康医疗服务领域,中国平安打造了平安好医生,通过自主研发的AI辅助诊疗系统为用户提供涵盖7x24小时在线咨询、转诊、挂号、在线购药及1小时送药等医疗服务及多元化的一站式会员服务类产品,稳居中国互联网医疗健康领域第一入口。平安好医生积极投入深度学习、自然语言处理、知识图谱等技术研发,不断优化AI辅助诊疗系统,并应用于自有医疗团队,提升在线问诊服务效率、线下合作医疗机构诊疗效率。此外,平安好医生还将自身拥有的技术、管理经验等优质资源赋能生态圈合作伙伴,优势互补,合作共赢。截至2019年6月30日,平安好医生自有医疗团队1193人,合作医院数超3000家,其中三级甲等医院超1400家;合作药店超3.2万家,较年初增加1.6万家,覆盖全国200多个城市。;线下医疗健康服务合作网络累计覆盖400家中医诊所、1600多家体检中心、47000多家医疗诊所、1700多家牙科诊所和150多家医美机构在内的医疗健康服务机构超50000家;累计注册用户近2.89亿,日均咨询量达65.5万人次,在线医疗服务付费会员人数累计达143.86万。平安健康云是致力于社保+商保一体化结算的平台,已与健康险、寿险、产险、养老险达成合作,并已为多家医院和保险公司实现“商保线上结算”业务,而平安医保科技定位为科技驱动管理式医疗服务平台,通过与医疗健康服务各参与方的高效连接和有效协同,为医保、商保、医疗健康产业上下游的服务提供商乃至C端用户提供一揽子智能化解决方案。
由平安的战略布局可以看出,平安将重点放在健康管理和医疗信息(大数据)方面,投资医疗机构和药品器械分销作为次重点,力图打造一个融合医网、药网、信息网三网合一的新型健康产业链。平安运营着全国最大规模的互联网医疗平台,累计为超过2.89亿用户提供健康管理服务,寿险及健康险业务依托集团“金融+科技”双驱动战略,市场份额和行业影响力逐步提升。
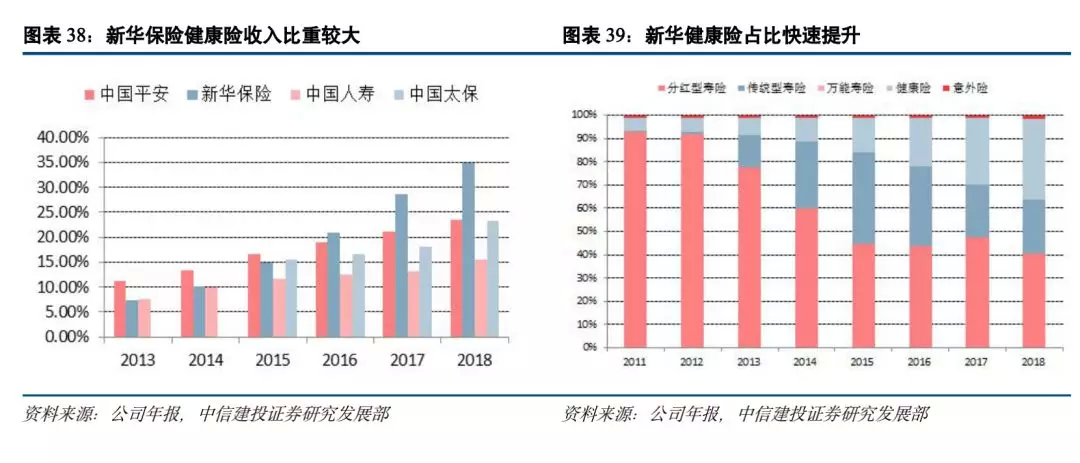
3.4 新华保险:客户需求导向明显,健康险产品为亮点
新华保险自2016年以来加速推进“大力发展保障型产品,以续期拉动增长”的战略转型,主打健康险、年金险等保障型、高价值产品,银保渠道加快转型发展步伐,主动收缩趸交业务,以年金险、健康险产品“双线发展”为基础,加大期交业务发展力度。2016年5月与国际再保险巨头合作,引入国际先进的重疾产品设计理念,推出“多倍保障”产品使得健康险业务发展迅速,9月上线的“健康无忧”产品仅两个月既实现新单保费收入14.52亿元,成为新华保险历史上在短期内销量最多的保障型产品,成功带动公司产品转型,至今已成为公司品牌与主打产品。近几年健康险保费收入增长率一直保持在30%以上,5年复合增速达到35.09%,高于中国平安(31.75%)和中国人寿(26.17%)。
同时新华健康险业务的开展逐年深入,健康险收入占寿险业务保费收入的比重逐年增加,在四家上市险企中处于首位。2017年为28.6%,2018年占比进一步提升至35.82%。2018年,公司个险渠道聚焦以健康险为核心的保障型业务,采取“以附促主”的销售策略,同时率先提出“风险管理师”的理念并付诸实践,重新定位营销队伍的职业形象,提高了营销队伍的专业内涵,以保障型业务为核心锤炼队伍销售能力,以附加险为抓手培养队伍销售习惯,队伍数量和质量稳步提升。2018年共实现健康险保费收入42.571亿元,同比增长23.49%;其中新单122.21亿元,同比增长30.6%,占首年保费的比例为58.7%,占比较去年同期提升26个百分点。
通过对中美健康险公司业务的分析,可以较为清晰的看出在中美不同的医疗保险体系下,健康险业务发展的区别。相比之下,安泰保险、联合健康保险更强调保险的保障属性,并在保险产品的基础上向客户提供一系列的医疗照护服务,与医院、医生、护理人员等服务体系建立紧密联系,相比之下国内的保险公司尚未打通产品与服务的链接,在健康保险服务领域相对较弱,医疗体系仍不健全。
1)在产品供给方面,美国健康险产品保障内容较为全面,包含医疗费用保险、失能收入损失险和长期护理保险。而中国的健康险险种主要是医疗费用保险,而且集中在重疾险,险种较为单一,保障力度不足,责任期限方面主要以短期险为主,多采取长短险结合、主险和附加险产品结合的方式进行销售。伴随中中国人口老龄化加剧、慢性病的高发病率,居民对于产期护理保险和失能保险的需求日益增加,当前市场对于此类产品的供给尚无法满足市场需求。2)在客户结构上,美国健康险以机构团体用户为主,包括企业雇主、各州政府、联邦政府等,而国内健康险更多是服务个人用户。3)健康管理服务方面,目前国内很多保险公司在尝试开展健康管理,大部分商业保险公司会针对个人或团体商业健康保险提供健康管理服务,且类型较为丰富,导医服务、重疾绿色通道服务的供给占比最高,但商业健康保险产品的配套服务覆盖能力仍表现不足,客户对商业健康保险产品的服务体验仍不充分。主要由于商业保险公司与医疗服务机构、健康管理服务机构等相关产业之间的纽带关系仍不紧密、尚未形成“产品+支付+服务”产业链生态圈。同时,因为普遍缺乏医疗卫生经验数据,商业健康保险产品的开发和定价能力、风险识别评估和管控技术的发展均受到很大制约。因此,我国商业健康险的开展仍然需要政策的推动,促成保险业与税务、社保、卫生、民政各相关体系联动,加大税收优惠力度、推动发展一系列政策险种,从供给侧与需求侧两个方向同时发力,助推商业健康险的蓬勃发展。






